各科のエキスパートが経験と知識持ちあう多科合同の症例会議 チーム医療で目指す再発大腸がんの完治
2023年09月04日 05:00
社会
がん治療の最前線、米国で働く日本人医師が現場から最新の情報を届ける「USA発 日本人スーパードクター これが最新がん治療」。テキサス州ヒューストンにある米がん研究最大の拠点「MDアンダーソンがんセンター」で治療に取り組む小西毅医師による第9回は、米国の再発大腸がんの治療についてです。
がんの治療は、例えるなら長い旅路です。手術で一発で治ればよいのですが、実際には手術してもしつこく再発することが多々あります。「がんの再発」というと、もう治らない絶望的な響きに感じるのではないでしょうか。確かに膵臓(すいぞう)がん、肺がんなど多くのがんでは、再発イコール全身に広がった転移であることが多く、再発すれば長期生存の見込みは低いです。一方、大腸がんは再発しても多くの症例で再び完治が期待できる数少ないがんの一つです。長期生存を目指して、さまざまな治療が開発されています。
私の務めるMDアンダーソンがんセンターに、42歳男性で10年以上にわたる長い経過の再発大腸がんの患者さんが紹介されて来ました。2012年に結腸がんを手術と抗がん剤で治療したのが最初で、2年後に肝臓に再発して抗がん剤と肝臓切除手術で治療。しかしさらに2年後に肺と複数のリンパ節に再発が見つかり、肺への放射線治療と免疫治療を数年間行った結果、見事にがんは消失しました。
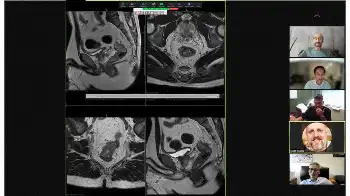
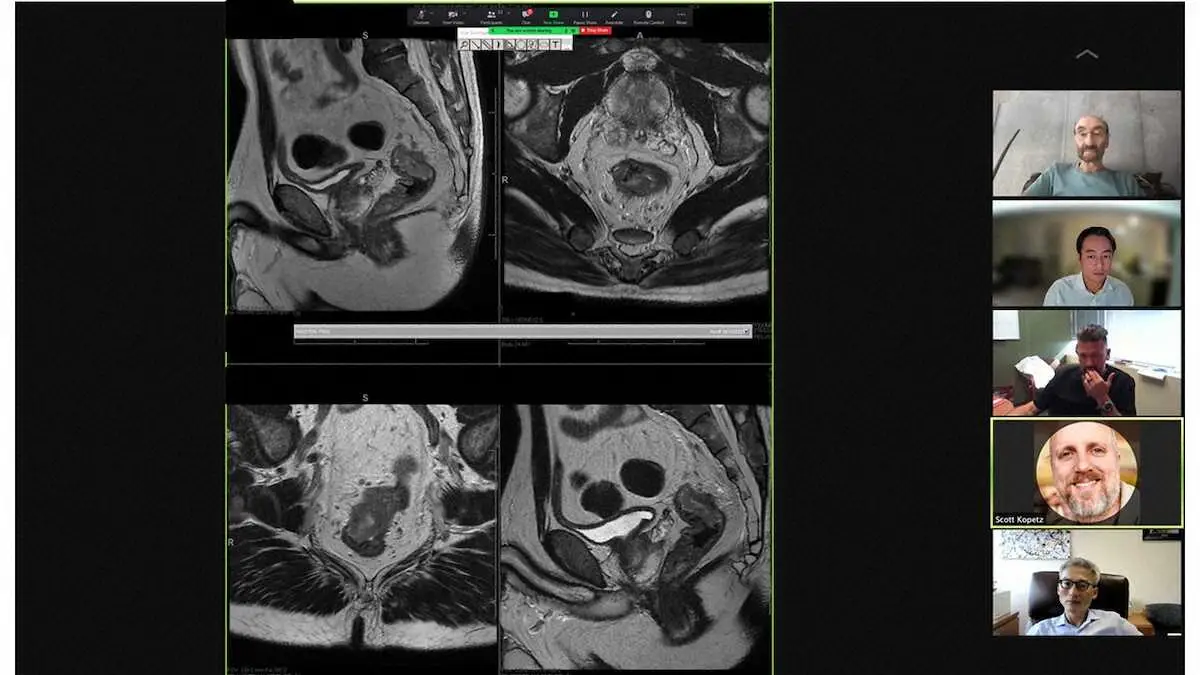
しかし今回、消えたと思われたリンパ節の一部が再発してきたのです。再発がんは一例として同じ経過の人はおらず、ガイドラインのような一般的な標準治療が当てはまらないケースがほとんどです。そこで治療方針を決定する上で一番頼りになるのが、がん専門病院のエキスパートたちが全員の経験と知識を持ち寄って話し合う、多科合同の症例会議です。この患者さんも会議での細かい検討を経て、私が手術を行うことになりました。再発がんの手術は私が専門とする分野の一つです。「ダビンチ」という機器を用いたロボット手術で広範囲の腹部リンパ節を切除し、ほとんど出血なく再発がんを取り切ることに成功しました。手術後に免疫治療を追加で行い、2年たった今も再発なく元気に生存しています。
MDアンダーソンには米国全土から難しい再発大腸がんの症例が紹介されてきます。週に2回開かれる症例会議で、大腸外科医、肝臓外科医、腫瘍内科医、放射線治療医、病理医、放射線読影医ら多くの専門科が集まり、一例ごとに丁寧に治療方針を決めていきます。再発がんは初発に比べるとたちが悪く、標準的な手術や抗がん剤などの単独の治療では治りにくいです。いかに上手に有効な治療全てを組み合わせるか、専門科によるチームワークが完治を目指す上で重要です。
MDアンダーソンに来てから多くの再発症例を治療してきましたが、日本よりもずっとアグレッシブに再発がんに取り組むのが印象的です。一人の患者に各科の主治医が何人もついたチームをつくり、日頃からメールで治療経過を報告し合ってチーム医療を行います。日本では絶対に手術しないような進んだ再発大腸がんも、抗がん剤や放射線を駆使して積極的に手術での完治を目指します。
がんの再発を治療する上で大事なのは、そのがんが局所にとどまっているのか、全身に広がっているのか、の見極めです。大腸がんは完全に切除すれば再発がんでも比較的治りやすく、たとえ肝臓や肺に転移しても、完全に切除すれば長期生存が見込めます。再発大腸がんは少なからずミクロなレベルで全身に転移しているリスクがあるため、多くの場合、全身転移を制御するためにまず抗がん剤治療を開始します。そして局所にとどまっていると判断したら、抗がん剤による副作用が蓄積する前に、早いタイミングで手術へ持っていきます。
局所にとどまったがんの完全切除を目指す上で、もう一つ大事な局所治療が放射線治療です。人間の体は切除すると支障を来す大事な血管や臓器があるため、その近くに発生した再発がんは手術で完全に取り切ることができません。MDアンダーソンでは驚くほど積極的に放射線を組み合わせ、そのような切除困難ながんでも完全切除を目指します。手術前に放射線で腫瘍を小さくするのはもちろん、さらに手術中で切除した範囲に手術室で放射線を追加照射し、ミクロに残ったがん細胞を死滅させて良好な長期成績を報告しています。
日本では全身転移とされて手術を行うことが少ない広範な腹膜播種(はしゅ)再発や、後腹膜リンパ節再発に対しても、手術前の抗がん剤治療、手術中の温熱化学療法(HIPEC)、術中放射線照射などを駆使して、積極的に手術を行います。長期成績は驚くほど良好で、例えばHIPECを行った腹膜播種再発では7割近い長期生存が得られています。
現在、米国では免疫治療と抗がん剤と組み合わせた新しい治療法が開発されるなど、さまざまな臨床試験が行われています。また近年、陽子線や重粒子治療など進化した放射線治療も開発され、良好な臨床結果が報告されています。再発がんの治療はますます多様化し、より有効な武器が開発されていくことが予想されます。
◇小西 毅(こにし・つよし)1997年、東大医学部卒。東大腫瘍外科、がん研有明病院大腸外科を経て、2020年から米ヒューストンのMDアンダーソンがんセンターに勤務し、大腸がん手術の世界的第一人者として活躍。大腸がんの腹腔鏡(ふくくうきょう)・ロボット手術が専門で、特に高難度な直腸がん手術、骨盤郭清手術で世界的評価が高い。19、22年に米国大腸外科学会Barton Hoexter MD Award受賞。ほか学会受賞歴多数。
私の務めるMDアンダーソンがんセンターに、42歳男性で10年以上にわたる長い経過の再発大腸がんの患者さんが紹介されて来ました。2012年に結腸がんを手術と抗がん剤で治療したのが最初で、2年後に肝臓に再発して抗がん剤と肝臓切除手術で治療。しかしさらに2年後に肺と複数のリンパ節に再発が見つかり、肺への放射線治療と免疫治療を数年間行った結果、見事にがんは消失しました。
しかし今回、消えたと思われたリンパ節の一部が再発してきたのです。再発がんは一例として同じ経過の人はおらず、ガイドラインのような一般的な標準治療が当てはまらないケースがほとんどです。そこで治療方針を決定する上で一番頼りになるのが、がん専門病院のエキスパートたちが全員の経験と知識を持ち寄って話し合う、多科合同の症例会議です。この患者さんも会議での細かい検討を経て、私が手術を行うことになりました。再発がんの手術は私が専門とする分野の一つです。「ダビンチ」という機器を用いたロボット手術で広範囲の腹部リンパ節を切除し、ほとんど出血なく再発がんを取り切ることに成功しました。手術後に免疫治療を追加で行い、2年たった今も再発なく元気に生存しています。
MDアンダーソンには米国全土から難しい再発大腸がんの症例が紹介されてきます。週に2回開かれる症例会議で、大腸外科医、肝臓外科医、腫瘍内科医、放射線治療医、病理医、放射線読影医ら多くの専門科が集まり、一例ごとに丁寧に治療方針を決めていきます。再発がんは初発に比べるとたちが悪く、標準的な手術や抗がん剤などの単独の治療では治りにくいです。いかに上手に有効な治療全てを組み合わせるか、専門科によるチームワークが完治を目指す上で重要です。
MDアンダーソンに来てから多くの再発症例を治療してきましたが、日本よりもずっとアグレッシブに再発がんに取り組むのが印象的です。一人の患者に各科の主治医が何人もついたチームをつくり、日頃からメールで治療経過を報告し合ってチーム医療を行います。日本では絶対に手術しないような進んだ再発大腸がんも、抗がん剤や放射線を駆使して積極的に手術での完治を目指します。
がんの再発を治療する上で大事なのは、そのがんが局所にとどまっているのか、全身に広がっているのか、の見極めです。大腸がんは完全に切除すれば再発がんでも比較的治りやすく、たとえ肝臓や肺に転移しても、完全に切除すれば長期生存が見込めます。再発大腸がんは少なからずミクロなレベルで全身に転移しているリスクがあるため、多くの場合、全身転移を制御するためにまず抗がん剤治療を開始します。そして局所にとどまっていると判断したら、抗がん剤による副作用が蓄積する前に、早いタイミングで手術へ持っていきます。
局所にとどまったがんの完全切除を目指す上で、もう一つ大事な局所治療が放射線治療です。人間の体は切除すると支障を来す大事な血管や臓器があるため、その近くに発生した再発がんは手術で完全に取り切ることができません。MDアンダーソンでは驚くほど積極的に放射線を組み合わせ、そのような切除困難ながんでも完全切除を目指します。手術前に放射線で腫瘍を小さくするのはもちろん、さらに手術中で切除した範囲に手術室で放射線を追加照射し、ミクロに残ったがん細胞を死滅させて良好な長期成績を報告しています。
日本では全身転移とされて手術を行うことが少ない広範な腹膜播種(はしゅ)再発や、後腹膜リンパ節再発に対しても、手術前の抗がん剤治療、手術中の温熱化学療法(HIPEC)、術中放射線照射などを駆使して、積極的に手術を行います。長期成績は驚くほど良好で、例えばHIPECを行った腹膜播種再発では7割近い長期生存が得られています。
現在、米国では免疫治療と抗がん剤と組み合わせた新しい治療法が開発されるなど、さまざまな臨床試験が行われています。また近年、陽子線や重粒子治療など進化した放射線治療も開発され、良好な臨床結果が報告されています。再発がんの治療はますます多様化し、より有効な武器が開発されていくことが予想されます。
◇小西 毅(こにし・つよし)1997年、東大医学部卒。東大腫瘍外科、がん研有明病院大腸外科を経て、2020年から米ヒューストンのMDアンダーソンがんセンターに勤務し、大腸がん手術の世界的第一人者として活躍。大腸がんの腹腔鏡(ふくくうきょう)・ロボット手術が専門で、特に高難度な直腸がん手術、骨盤郭清手術で世界的評価が高い。19、22年に米国大腸外科学会Barton Hoexter MD Award受賞。ほか学会受賞歴多数。